Que tal dar o primeiro passo para uma vida mais saudável?
Vamos cuidar da sua saúde gastrointestinal juntos.
(67) 99670-6696
Onde ciência encontra cuidado — e você é visto por inteiro
O trato digestivo fala sobre mais do que digestão: fala sobre ritmo de vida, emoções, história e desejos.
E é por isso que o Dr. Luciano Chaves desenvolveu um modelo de atendimento que escuta, acolhe e compreende cada paciente para além do sintoma.
Com formação no Rio de Janeiro, residência em Campo Grande e especialização em Gastroenterologia pela USP de Ribeirão Preto, Dr. Luciano soma anos de experiência clínica e acadêmica. Hoje, lidera a cadeira de Gastroenterologia do Hospital Universitário da UFMS, aliando conhecimento técnico à sensibilidade humana.
Aqui, você encontra respeito, clareza, cuidado e um olhar integral sobre sua saúde.
Sua jornada começa agora.
Agende sua consulta e permita-se viver com mais conforto e bem-estar

Cuidando de você de forma integral, muito além da saúde gastrointestinal.
20 anos de formação em medicina
Formação: Fundação Técnico Educacional Souza Marques – Rio de Janeiro – RJ – FTESM – RJ, ano 2005.
Residência Médica em Clínica Médica pela Santa Casa de Campo Grande – MS, anos 2007-2008.
Residência em Gastroenterologia pela USP de Ribeirão Preto – SP.
15 anos de experiência em Gastroenterologia
Título de Especialista em Gastroenterologia pela Federação Brasileira de Gastroenterologia (FBG) desde 2012.
Um cuidado que entende seu corpo — e a sua história
O Dr. Luciano oferece um atendimento que vai além do sintoma.
Ele enxerga você como um todo: rotina, emoções, experiências e tudo o que influencia sua saúde digestiva.
Com olhar humano e escuta atenta, propõe um cuidado integral e personalizado, ajudando você a prevenir problemas e viver com mais conforto e qualidade de vida.
Se você busca um especialista experiente, sensível e que valoriza a pessoa por trás do paciente, você está no lugar certo.

Sintomas Gastrointestinais:
quando procurar ajuda especializada
Desconforto/inchaço abdominal, prisão de ventre ou diarreia, azia, refluxo, gordura no fígado e dores no estômago são sinais que podem indicar alterações gastrointestinais. Se esses sintomas têm sido frequentes, persistentes ou estão prejudicando sua rotina, é o momento de buscar orientação especializada.
O Dr. Luciano oferece um atendimento completo, humanizado e baseado em medicina de estilo de vida, focado na identificação da causa real dos seus sintomas e no cuidado da sua saúde digestiva com precisão e acolhimento.
O que o Dr. Luciano trata:
Como gastroenterologista especializado, o Dr. Luciano avalia e trata uma ampla variedade de condições gastrointestinais, incluindo:
Com uma abordagem que integra ciência, escuta ativa e compreensão da sua história, o objetivo é claro: ajudar você a viver com mais conforto, saúde e qualidade de vida.
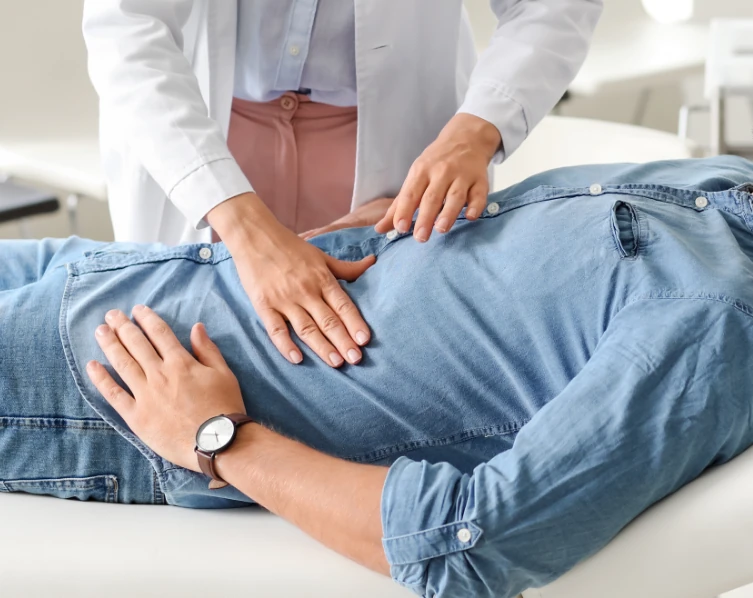
Mapeando sua saúde digestiva: doenças e tratamentos
Visite-nos: como chegar ao consultório
Convênios Aceitos
Dr. Luciano Chaves atende pacientes com convênio Unimed e também oferece atendimento particular, garantindo que você tenha opções flexíveis para cuidar da sua saúde.

Av. Hiroshima 773, sala 3, Carandá
Bosque, Campo Grande, Mato Grosso do Sul
(67) 99670-6696
Desenvolvido com pela UPLevel Marketing Digital – All Rights Reserved




